A legutóbb közölt heti összesítő adatok szerint a koronavírus-járvány kezdete óta 1 951 079 főre nőtt a beazonosított fertőzöttek száma, és míg az elhunytak száma 46 736-ra emelkedett, a gyógyultak száma is folyamatosan nő, eddig az igazolt fertőzöttek közül 1 883 085 fő küzdötte le a fertőzést. Ami a kórházban lévő betegeket illeti, jelenleg 866 koronavírusos beteget ápolnak kórházban, közülük 17-en vannak lélegeztetőgépen. A pandémia ideje alatt az orvosok nem csak gépi lélegeztetéssel igyekeztek megmenteni a súlyos állapotban lévő betegek életét, országszerte több mint százan részesültek ECMO-kezelésben, vagyis amikor egy, a betegágy mellett elhelyezett, úgynevezett műtüdő segítségével igyekeznek biztosítani a páciens szervezetének oxigénellátását.
Nem új a módszer
Ugyan sokan most hallottak róla először, az ECMO nem új eszköz, a Semmelweis Egyetem Városmajori Szív- és Érgyógyászati Klinikáján 2012-től működik ilyen készülék és program, és 2020-ig 300 esetben alkalmazták ezt a módszert olyan betegnél, ahol a keringési- és légzészavar együttesén a hagyományos gépi lélegeztetéssel nem lehetett segíteni. A járványt megelőzően öt gép működött a klinikán, az elmúlt bő két évben pedig beszereztek még ötöt.
De pontosan mi is ez a készülék? „Az ECMO egy extrakorporális membrán oxigenizációs eszköz, vagyis egy testen kívüli, az oxigenizációt támogató készülék. Az ECMO-kezelés egy az emberi szervezetet súlyosan megterhelő, komplex, de hatásos terápia, melynek során egy erre az ellátásra specializálódott egészségügyi csapat heteken keresztül mélyaltatásban tartja a beteget, akinek a véráramát egy, a tüdő feladatait ellátó készülékbe vezetik, majd ugyanígy visszajuttatják a szervezetbe az oxigéndús vért. Ezért világszerte azoknál a COVID-19 fertőzötteknél alkalmazzák az ECMO- vagy hétköznapi nevén műtüdő kezelést, akik jó általános állapotban vannak, nincs társbetegségük, a fertőzés kialakulása óta nem telt el túl hosszú idő, és a biológiai koruk erre alkalmassá teszi őket. Két indikáció esetén használjuk: az egyik a hirtelen fellépő, heveny keringési elégtelenség, amikor muszáj áthidalni azt az időszakot, amikor a szív munkája nem elégséges ahhoz, hogy a vért megforgassa a tüdőn keresztül és oxigénben gazdagon továbbjutassa, ilyenkor vénás-artériás ECMO-t alkalmazunk. A másik, amikor tüdőelégtelenség lép fel, vagyis amikor a tüdőn keresztül nem lehet oxigenizálni a vért, ilyenkor vénás-vénás ECMO-ra van szükség” – nyilatkozta az nlc-nek dr. Merkely Béla, a Semmelweis Egyetem rektora, a Városmajori Szív- és Érgyógyászati Klinika igazgatója.
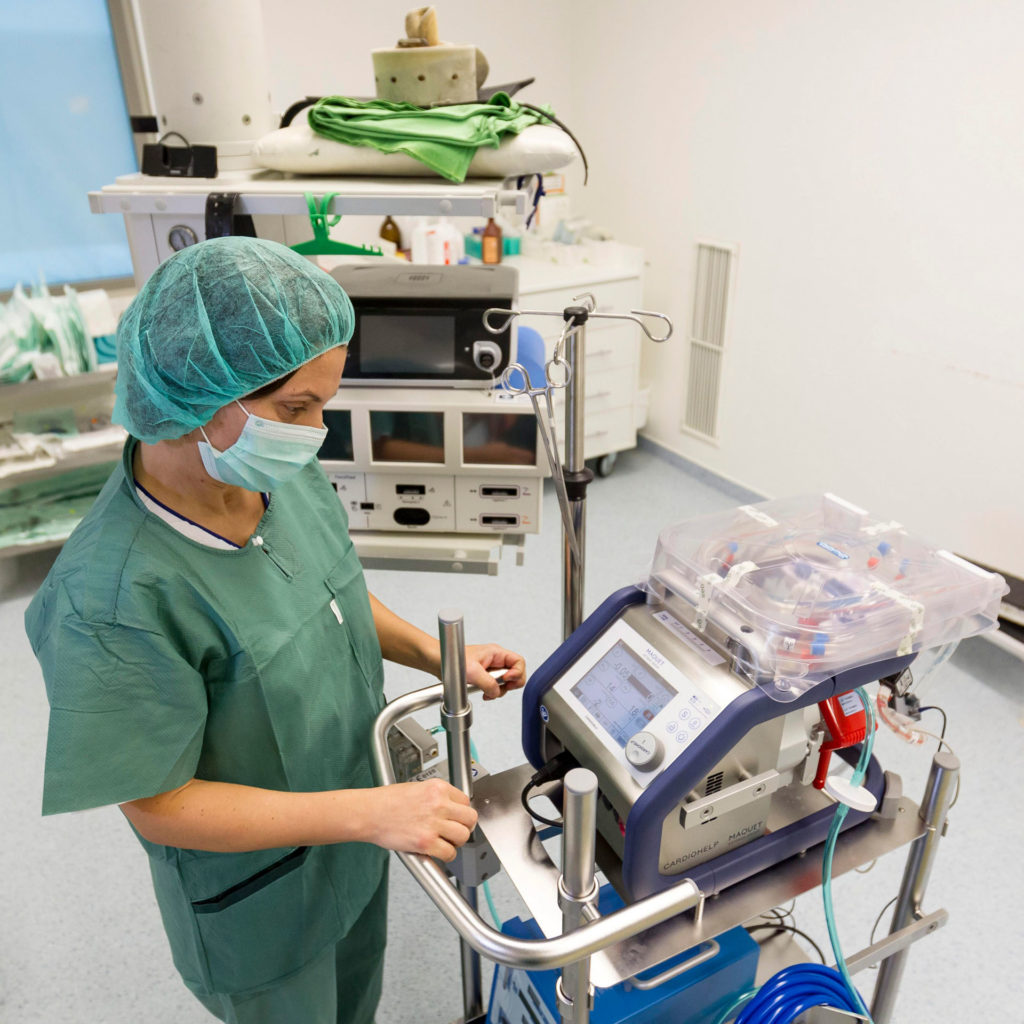
ECMO, azaz testen kívüli membrán oxigenizátor az Országos Onkológiai Intézet műtőjében (MTI Fotó: Szigetváry Zsolt)
Hozzátette, ez utóbbi az, ami a COVID-19 megbetegedésnél jellemző, hiszen a fertőzés következtében a tüdő olyan mértékben károsodhat, hogy a lélegeztetőgéppel sem tudják a tüdőszöveteken keresztül az érhálózatba az oxigént bejuttatni. Normális esetben a léghólyagocskákon keresztül zajlik a gázcsere a légköri levegő és a vér között, innen jut tovább az oxigénben gazdag vér a szisztémás keringésbe, azon keresztül pedig a különböző szervekbe.
Ha a tüdő kritikus mértékben, 80-90 százalékban károsodik, akkor már nem lehet a szervezet oxigénigényét biztosítani segítség nélkül, ilyenkor van szükség erre az eszközre.
Ugyan bizonyos betegeknél elengedhetetlen a műtüdő használata – különben nem lenne biztosítva az a véroxigénszint, ami különböző szervek, többek között az agy működéséhez kell, és ez halálhoz vezetne –, nem veszélyek nélküli ennek a módszernek az alkalmazása. „Ez egy nagyon jelentős beavatkozás, amely megviseli a szervezetet, hiszen ha ilyen hosszú időn keresztül kivezetjük a vért, ezzel durván beavatkozunk a szervezet természetes élettani folyamataiba, az úgynevezett homeosztázisába. Arról nem is beszélve, hogy a koronavírussal fertőzött betegek egyébként is nagyon sérülékeny állapotban vannak, az immunrendszerük legyengült, másodlagos kórokozók jelennek meg, és egyre több szervük állapota romlik, a tüdő mellett érintett lehet a vese, a máj és további szervek is. Ezért fontos, hogy minél hamarabb alkalmazzuk ezt a módszert, amennyiben ehhez minden feltétel adott.”
Fontos tudni ugyanis, hogy nem minden betegnél alkalmazható az ECMO.
A másik óriási kockázatot a kezelés hossza jelenti – emelte ki dr. Merkely Béla. „Heteket, hónapokat vesz igénybe, és ez idő alatt meg kell, hogy maradjon a szervezet ellenálló képessége. Ezért több országban negyven feletti betegeknél nem is alkalmazzák a műtüdős eljárást, mert az idősebb szervezet már nem rendelkezik megfelelő tartalékkal. Mi is követjük a nemzetközi gyakorlatot, de igyekeztünk, a biológiai koruk és a többi szervek működése szempontjából alkalmasnak mondható idősebb betegeket is ily módon megmenteni. A kezelések elején, sokáig nagyon jó eredményeket értünk el, de éppen amikor szükség lett volna rá, elfogytak a tartalékok az idősebb pácienseknél. Ha az ember lát egy jó állapotban lévő 60-70 éves beteget, akkor nagyon nehezen tudja elfogadni, hogy ilyen limitációi vannak a kezelésnek, az elmúlt két év tapasztalatai visszarántottak minket a földre.”
A legidősebb beteg, akivel sikerrel jártak, 50 év feletti volt, és ugyan alapvetően jó karban volt, előfordult, hogy neki is pillanatokon múlt az élete. „Amikor este hazamentem, még rendben volt, majd kora reggel, amikor beértem a klinikára, és érdeklődtem a hogyléte felől, kiderült, hogy éppen műtik, ugyanis az oxigénhiányos állapot miatt bélelhalás következett be nála. Ez egy olyan természetes szövődmény, amit 100 betegből 99 nem él túl, de szerencsére a csapat azonnal észrevette, hogy baj van. Az ő története is jó példa arra, milyen nehézséggel jár ez a kezelés, de nincs más lehetőség, esélyt kell adni ezeknek az embereknek.”
Ez az ötven feletti beteg Füzesi Miklós volt, aki több családtagjával egyszerre lett beteg még 2021 márciusában. „Mi, akik március tizedikén, amikor többeknél jelentkeztek az első tünetek, még nyomát sem éreztük ennek a betegségnek, következő nap mindannyian lázzal és nagyon kellemetlen tünetekkel szembesültünk. Szinte óráról órára egyre rosszabbul voltunk.” Miklóst és apósát később mentővel vitték be a Semmelweis Egyetem Sürgősségi Betegellátó Osztályára.
„Könyörgök, hogy csak azt ne”
„Folyamatosan jöttek a mentők, mintha háború lenne, de az orvosok és a nővérek tették a dolgukat, igyekeztek helytállni, rettenetes teher lehetett ez nekik is. Este 9-kor annyira rosszul éreztük magunkat, hogy állítólag magamból kikelve telefonáltam haza, jöjjenek értünk, de aztán meggyőztek, hogy maradjunk. Ahogy befektettek az osztályra, rögtön kaptam orrszondát, majd maszkot, de az állapotom csak tovább romlott. Március 17-én még beszéltem a családommal napközben, de még ugyanezen a napon később lélegeztetőgépre kerültem. Erről nincs sok emlékem, csak halványan az maradt meg, hogy teljes sötétségben zötyög velem a betegágy, és egy hang mondja, hogy nagyon rossz az állapotom, és gépre kell rakjanak, én pedig könyörgök, hogy csak azt ne, mert tudjuk, hogy annak mi a vége.”
Egy nappal később Miklóst fel kellett rakni az ECMO-gépre, ugyanis a tüdeje olyan mértékben károsodott, néhány nap múlva pedig komplikációk léptek fel nála. „Március 25-én észrevették az orvosok, hogy felfújódott a hasam. Sajnos a vastagbél nagy részét el kellett távolítani, illetve vékonybél sztómát kialakítani a hasfalamon, majd március 28-án éjjel az ügyeletes nővér észlelte, hogy probléma van velem. Az ügyeletes orvos gyors helyzetfelismerésének, és a diagnózisának köszönhetően kiderült, hogy ismeretlen eredetű hasüregi vérzésem van. Azonnal vittek az életmentő műtétre. Három liter vért tisztítottak ki a hasüregből, melyet vérátömlesztéssel pótoltak. Március 29-én pedig valószínűleg a szervezetet ért sokk miatt leállt a vesém, állítólag előfordul ilyesmi ekkora trauma után. Az orvosok ekkor csak 2 százalék esélyt láttak a túlélésre. A családom imádkozott, hogy a működés visszaálljon. De rajtuk kívül még rengetegen imádkoztak a gyógyulásomért és az orvosaimért, a nővérekért.”
Az ECMO-kezelés mentette meg Miklós életét (Képünk illusztráció – Fotó: Manuel Medir/Getty Images)
A Semmelweis Egyetemen több mint 60 betegnél alkalmazták ezt a berendezést, és mindannyian oltatlanok voltak, illetve voltak néhányan, akik 180 napnál régebben kapták meg a védőoltást. Ami a nemek eloszlását illeti, több volt a férfi páciens, a női betegek közül pedig főként várandós oltatlan kismamáknál volt szükség erre a kezelésre, az ő immunrendszerük ugyanis a terhesség miatt gyengébb.
Dr. Merkely Béla elmondta: „Alapvetően az volt a megfigyelés, hogy a nők jobban ellenállnak a vírusnak, de ahogyan a madárinfluenza esetében is, a terhes édesanyák jobban ki voltak téve a súlyos lefolyású fertőzésnek, mivel ők egyfajta természetes immunszupresszált állapotban vannak amiatt, hogy az immunrendszer ne támadja meg a magzatot.” Mint kiderült, Füzesi Miklós családjában is volt egy kismama, aki elkapta a vírust, a menye egy hetet töltött kórházban 7 hónapos terhesen, de a gondos kezelésnek köszönhetően az édesanya és gyermeke is egészséges.
A klinikán a legtöbb beteg az alfa, azaz a brit és delta variáns alatt volt, a járvány csúcsán 700 beteg feküdt bent, közülük 120-an szorultak intenzíves kezelésére.
Nem szeretném, ha újra ilyen megterhelésben lenne részünk, a járványnak számos súlyos és nehezen felejthető következménye volt, mindemellett tény, hogy ezen időszak alatt sokat tanultunk mi is és az egész világ, az orvostudomány sokat fejlődött ezen idő alatt
– fogalmazott a rektor.
Az ECMO kezelésnek nincs olyan szakasza, ami ne lenne veszélyes, a betegek, akikkel érthető okokból nem lehet kommunikálni, 24 órás megfigyelést igényelnek. Mint megtudtuk, egy beteg felügyeletéhez folyamatosan egy intenzíves nővérre van szükség, akinek van szívmotoros gyakorlata, illetve két páciensre jut egy orvos, de számos más területről érkező szakemberre is szükség van a tüdőgyógyászoktól kezdve az aneszteziológuson át a sebészig, ha pedig várandós a páciens, akkor többek között szülész-nőgyógyászt és neonatológust is be kell vonni a kezelésbe.
„Ez egy nagyon nehéz és komplex munka, a kollégáim 12 órás műszakokban, teljes védőfelszerelésben tartózkodnak a páciensek mellett, és pihenni sincs idejük, hiszen folyamatosan figyelni kell a betegek különböző élettani paramétereit, hogy azonnal közbe tudjanak lépni, amennyiben erre szükség van. De megérte ekkorra energiát fordítani erre a kezelésre, mert minden megmentett élet egy közös siker, és nagy öröm, ha valakit visszaadhatunk a családjának” – tette hozzá a professzor.
Út a gyógyulás felé
Ami a túlélési arányt illeti, az attól függ, hogy milyen korú betegeknél alkalmazzák ezt a módszert. Ha szigorúan csak 40 év alatti betegek kapnak ilyen kezelést, akkor ez az arány 30-40 százalék, az idősebb pácienseknél az arány jelentősen csökken. A Semmelweis Egyetemen azért döntöttek úgy, hogy 40 feletti, jó általános egészségi állapotú betegeknél is alkalmazzák a műtüdőt, mert minden megmentett élet számít. Dr. Merkely Béla szerint egyébként
nemcsak a beteg kora vagy éppen az általános állapota, illetve társbetegségei határozzák meg, hogy milyen esélyei vannak, hanem a koronavírus esetében az is, hogy milyen variánssal fertőződött meg, a delta változat ugyan sokkal agresszívebben támadta az immunrendszert, mint az eredeti variáns vagy az omikron.
Azt, hogy a beteg meddig maradhat ECMO-n, az attól függ, hogy meddig bírja az illető szervezete komolyabb szövődmények nélkül, és mivel ez egy rendkívül invazív módszer, ezért nem lehet túl hosszú ideig alkalmazni. „Folyamatosan monitorozzuk, hogy mikor vehetjük le a beteget a gépről, és ezt az első adandó alkalommal meg kell tenni, ugyanis minél hamarabb szoktatjuk le róla a szervezetét, annál nagyobb az esély a sikerre. A páciensekről mindennap készülnek röntgenfelvételek, és az egyéb lélegeztetési módszerek alkalmazásával ellenőrizzük, hogy az állapotuk mennyire stabil. Ezeket egyébként bizonyos helyzetekben ECMO mellett is alkalmazzuk, a betegeink érdekében igyekszünk maximálisan kihasználni a lehetőségeket.”
Miklóst tavaly április 1-én vették le a gépről, de utána még több nap kellett ahhoz, hogy észlelje maga körül a külvilágot. „Április 6-án valamicskét reagáltam a külvilágra, de igazából azt sem tudtam, hogy hol vagyok, de láttam, hogy jönnek-mennek körülöttem. Ekkor még a fejemet sem tudtam megmozdítani, nagyon gyenge voltam. Az ébredést követően ráadásul gégemetszést kellett végezni, amire azért volt szükség, mert ez kedvezőbb a szájhigiénének, illetve egyszerűbb a lélegeztetőgépről való leszoktatás” – mesélt az első napokról.
A rehabilitáció fontos eleme volt a gyógytorna is. „Április 13-án, már picivel több mint egy órát sikerült ülve eltölteni, persze nem volt könnyű tartani magam, volt, hogy eldőltem, ráadásul a kommunikáció nagyon nehéz volt mivel a gégemetszés miatt beszélni nem tudtam. Nem voltam képes az artikulációra, így nem nagyon értették, amit mondani szerettem volna, és még egy tollat sem tudtam megtartani a kezemben, nem voltam képes az ujjammal betűtáblán megmutatni a mondandóm betűit. Segítségre szorultam a mosakodásban és az étkezésben is. Még a kanalat is csak izzadság árán tudtam a számhoz emelni” – tette hozzá Miklós, aki május elején már sétált, igaz csak a folyosón és járókerettel.
„Emlékszem, amikor először megpróbáltam felállni, majdnem elrántottam a két ápolót, úgy csúszott ki alólam a két lábam. Nem nagyon értettem mi történt velem, de nagyon szerettem volna meggyógyulni, és annyira nagyon kedves és segítőkész volt mindenki. Nagyon hálás voltam és vagyok. Közben aggódtam az otthoniakért, mert arra emlékeztem, hogy mindenki beteg volt, amikor kórházba kerültem. Azt is láttam, ahogy körülöttem voltak, akiknek hiába küzdöttek az életéért az orvosok, ápolók, és láttam, hogy őket is rettenetesen megviseli az a küzdelem, amikor nem tudnak segíteni. Éreztem, hogy minden élet megmentésének és az én gyógyulásomnak is nagyon örülnek, hogy egy kicsit segít a lelküknek. Sajnos mindeközben még antibiotikumot kaptam, mivel visszatért a lázam bakteriális fertőzés miatt.”
Május negyedikén viszont eljött a nagy nap, Miklós hazamehetett a családjához, igaz, ekkor még nagyon gyenge volt, de nem is ért véget az utókezelés. „Az otthonomba is járt gyógytornász, szorgalmasan erősítettem. Június-júliusban már egészen jól közlekedtem, kezdett visszatérni az erőm. Közben a transzplantációs klinikára is jártam kontrollra, készültünk a sztómazáró műtétre, ami szeptemberben meg is történt. Sajnos mire hazaengedtek volna, bélcsavarodás miatt ismét a műtőbe kerültem. Jelenleg a tavalyi négy hasi műtét miatt vár rám egy sérvműtét, de ehhez még erősödni kell a hasfalnak.
Hosszú utat jártam be az elmúlt egy évben, nagyon sokaknak tartozom köszönettel és hálával.
És ugyan még mindig fáradékonyabb vagyok, mint 15 hónappal ezelőtt, de visszamentem a munkahelyemre és dolgozom.”